Τα χηλοειδή των αυτιών είναι από τις πιο δύσκολες περιπτώσεις πλαστικής χειρουργικής με ψυχοκοινωνικές επιπτώσεις για τον ασθενή. Οι αισθητικές τους εκτιμήσεις είναι σοβαρές και παρά τις ποικίλες επιλογές θεραπείας, συχνά αποδείχθηκαν επαναλαμβανόμενες. Περιγράφονται πολλές θεραπευτικές επιλογές, όπως: χειρουργική θεραπεία, ενέσεις κορτικοστεροειδών, θεραπεία με λέιζερ, κρυοθεραπεία, ακτινοθεραπεία, θεραπεία πίεσης, θεραπεία με αντικαρκινικούς ή ανοσοκατασταλτικούς παράγοντες.

Η φυσική αντίδραση του σώματος σε τραυματισμένο ιστό είναι η ουλή. Η διαδικασία επούλωσης τραύματος έχει τρεις διαφορετικές φάσεις: η πρώτη είναι η φλεγμονώδης φάση, η δεύτερη είναι η φάση πολλαπλασιασμού ή η φάση κοκκιώσεως και η τρίτη είναι η φάση αναδιαμόρφωσης ή η φάση ωρίμανσης. Όταν υπάρχει ανισορροπία μεταξύ αναβολικών και καταβολικών φάσεων του σχηματισμού ουλής, το αποτέλεσμα είναι η εμφάνιση παθολογικής ουλής.
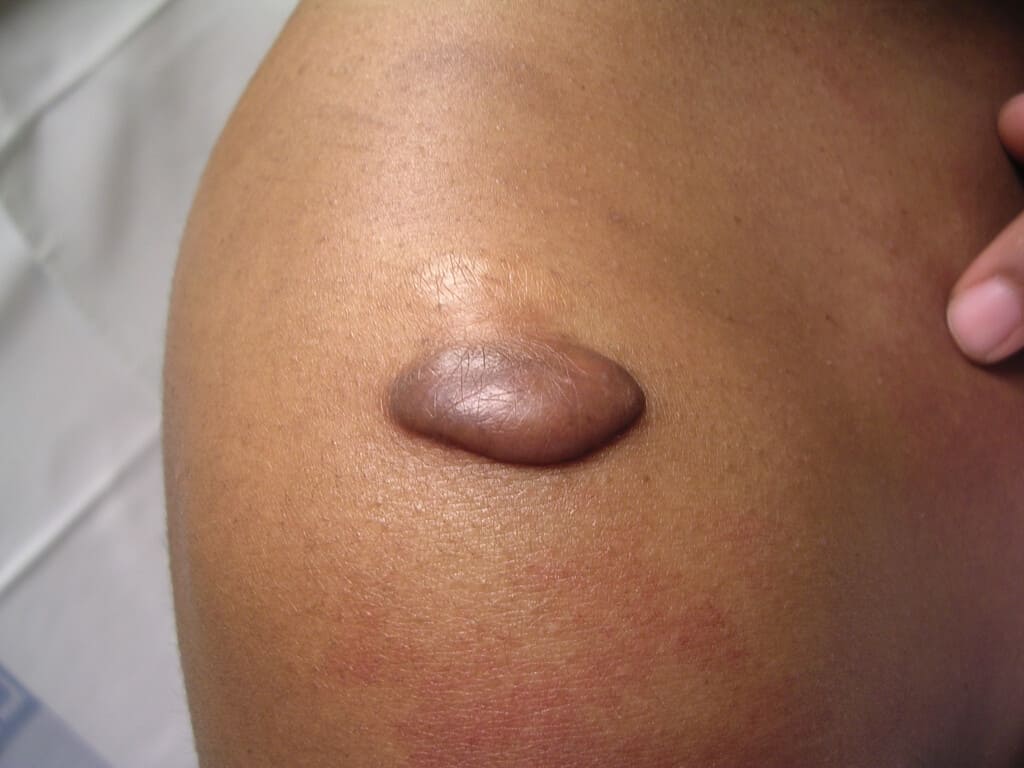
Δύο τύποι υπερβολικών ουλών είναι οι εξής: η υπερτροφική ουλή και το χηλοειδές, ως αποτέλεσμα μιας ανώμαλης διαδικασίας επούλωσης.


Το χηλοειδές παρατηρήται σε άτομα όλων των φυλών αλλά συχνότερα σε άτομα με σκουρόχρωμο δέρμα, με ποσοστό εμφάνισης 6% έως 16%. Υψηλότερη συχνότητα παρατηρήθηκε κατά την εφηβεία και την εγκυμοσύνη, περιόδους με υπερδραστηριότητα της υπόφυσης. Η χηλοειδής ουλή έχει γενετική προδιάθεση και έχει αποδειχθεί με αυτοσωμικό επικρατή τύπο κληρονομικότητας.
Κλινικά χαρακτηριστικά
Σε αντίθεση με την υπερτροφική ουλή που παραμένει στο αρχικό όριο των ουλών, ακόμα και αν συνεχίσει να αυξάνεται, η χηλοειδής ουλή μεγαλώνει πέρα από τα όρια της αρχικής πληγής. Οι χηλοειδείς ουλές εμφανίζονται ως σταθερά οζίδια και γενικά δεν υποχωρούν.
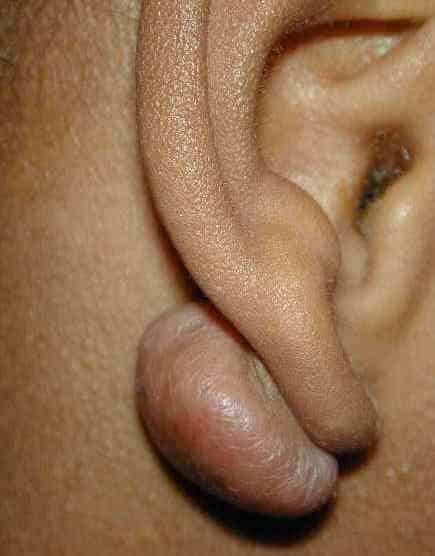
Επίσης συχνά οι ασθενείς αναφέρουν κνησμό και πόνο. Οι πιο πληγείσες περιοχές είναι: το στήθος, οι ώμοι, η άνω πλάτη, το πίσω μέρος του λαιμού, τα μάγουλα και οι λοβοί των αυτιών.


Πιστεύεται ότι τα χηλοειδή εμφανίζονται συχνότερα σε περιοχές με αυξημένη τάση δέρματος. Σε αντίθεση με αυτή την ιδέα, οι παλάμες και τα πέλματα σπάνια επηρεάζονται από το χηλοειδές και ο λοβός του αυτιού, με ελάχιστη τάση του δέρματος, είναι ένας από τους πιο συνηθισμένους χώρους εμφάνισης χηλοειδών. Σε αντίθεση με τις υπερτροφικές ουλές, οι οποίες, αφού φθάσουν σε κάποιο μέγεθος, σταθεροποιούνται ή ακόμα και υποχωρούν, τα χηλοειδή δεν υποχωρούν αυθόρμητα και μπορεί να συνεχίσουν να αναπτύσσονται με τον καιρό.
Επιλογές αντιμετώπισης χηλοειδών αυτιών
Υπάρχουν διάφορες μέθοδοι θεραπείας, όπως η χειρουργική εκτομή, ενδοφλέβια έγχυση κορτικοστεροειδών, συμπιεστική θεραπεία, ακτινοθεραπεία, θεραπεία με λέιζερ, κρυοχειρουργική, θεραπεία με αντικαρκινικούς ή ανοσοκατασταλτικούς παράγοντες και συνδυασμούς αυτών των μεθόδων. Το αναφερόμενο ποσοστό επιτυχίας είναι μεταβλητό. Αυτός είναι ο λόγος για τον οποίο οι περισσότεροι γιατροί συνδυάζουν τις μορφές θεραπείας.
Χειρουργική θεραπεία
Η χειρουργική εκτομή οδηγεί σε υψηλό ποσοστό υποτροπής, μεταξύ 50-100%. Για αυτό σπάνια χρησιμοποιείται ως μονοθεραπεία.
Η χειρουργική απομάκρυνση του υπερβολικού ουλώδους ιστού επιστρέφει την πληγή στην αρχική κατάσταση και η περαιτέρω μετεγχειρητική πορεία μπορεί να μειωθεί με συμπληρωματικές θεραπείες (ενδοφλέβιες ενέσεις κορτικοστεροειδών, ακτινοθεραπεία, θεραπεία πίεσης).
Η χειρουργικη εκτομή μπορεί επίσης να χρησιμοποιηθεί για μεγάλα χηλοειδή, για απομάκρυνση των χειλοειδών ή των μολυσμένων περιοχών.
Ενέσεις κορτικοστεροειδών
Οι επιδράσεις των κορτικοστεροειδών οφείλονται κυρίως στις κατασταλτικές τους επιδράσεις στη φλεγμονή του τραύματος και δευτερευόντως στην επαγωγή της σύνθεσης κολλαγόνου και γλυκοζαμινογλυκάνης, στην αναστολή της ανάπτυξης ινοβλαστών.
Μπορεί να χρησιμοποιηθούν ως θεραπεία πρώτης γραμμής, με καλά ποσοστά ανταπόκρισης από 50 έως 100% και ποσοστά επανεμφάνισης μεταξύ 9% και 50%.
Οι ανεπιθύμητες ενέργειες που περιλαμβάνουν τον υπο-ή υπερχρωματισμό, την τελαγγειεκτασία, την ατροφία του δέρματος και τον πόνο κατά την ένεση μπορούν να αντιμετωπιστούν σε ποσοστό έως και 60-70% των ασθενών. Το τελευταίο μπορεί να μειωθεί χρησιμοποιώντας EMLA ή την προσθήκη λιδοκαΐνης.
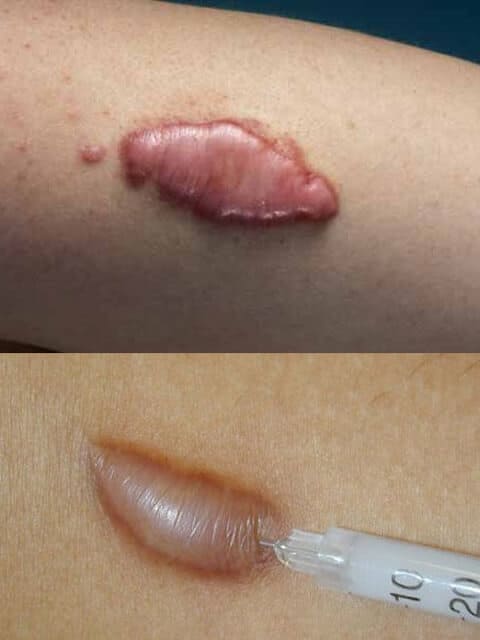
Όταν χρησιμοποιείται σε συνδυασμό με χειρουργική επέμβαση, η τοπική θεραπεία με στεροειδή αρχίζει πριν από τη χειρουργική επέμβαση και συνεχίζεται μετεγχειρητικά, μηνιαία, για τουλάχιστον 3 μήνες.
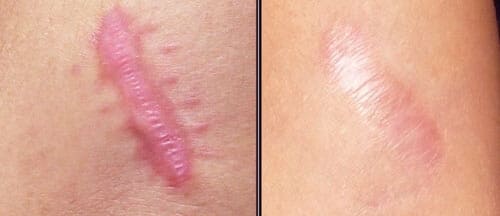
Κρυοθεραπεία
Το πάγωμα προκαλεί αγγειακή βλάβη που μπορεί να οδηγήσει σε ανοξία και τελικά σε νέκρωση ιστών. Οι συχνές ανεπιθύμητες ενέργειες περιλαμβάνουν μόνιμη υπογλυκαιμία και υπερμελάγχρωση, φλύκταινες και μετεγχειρητικό πόνο, και μια καθυστέρηση περίπου 3-4 εβδομάδων μεταξύ των συνεδριών (απαιτούνται περίπου τρεις έως έξι συνεδρίες) απαιτείται συχνά για την επούλωση μετά τη θεραπεία.
Λέιζερ ή RF θεραπεία
Διάφοροι τύποι λέιζερ ή RF (Ραδιοσυχνότητες) έχουν χρησιμοποιηθεί για την επεξεργασία χηλοειδούς:CO2, Argon, Nd: YAG και PDL με μικτά αποτελέσματα. Δεν έχει αποδειχθεί ότι τα λέιζερ Argon και CO2 είναι ιδιαίτερα αποτελεσματικά.
Ακτινοθεραπεία
Η χειρουργική επέμβαση με μετεγχειρητική ακτινοθεραπεία έχει προταθεί ως η αποτελεσματικότερη θεραπεία των χηλοειδών από τη μονοθεραπεία με ακτινοβολία με ποσοστό επιτυχίας 70-80% και ποσοστό υποτροπής κάτω από το 10%.
O κίνδυνος καρκινογένεσης από τη ακτινοβολία ήταν πολύ χαμηλός όταν χρησιμοποιήθηκαν επαρκείς δόσεις και προσφέρθηκε επαρκής προστασία στους περιβάλλοντες ιστούς (συμπεριλαμβανομένων των θυρεοειδικών και μαστικών αδένων) ειδικά σε παιδιά και βρέφη.
Φύλλα σιλικόνης
Υπάρχουν μελέτες που δείχνουν ότι τα φύλλα σιλικόνης είναι αποτελεσματικά για τη διαχείριση των χηλοειδών ουλών. Επίσης, είναι χρήσιμα στην πρόληψη της επανάληψης υπερτροφικών ουλών και χηλοειδών στο 50-70% των περιπτώσεων.
Ο μηχανισμός δράσης είναι ασαφής αλλά με τη διατήρηση της ενυδάτωσης των πληγών βελτιώνει την ποιότητα των ουλών.
Θεραπεία με αντικαρκινικούς ή ανοσοκατασταλτικούς παράγοντες
Η 5-φθοροουρακίλη (5-FU) αναστέλλει τον πολλαπλασιασμό των ινοβλαστών. Η μιτομυκίνη C, μέσω ενός μηχανισμού αναστολής της σύνθεσης DΝΑ αναστέλλει τον πολλαπλασιασμό των ινοβλαστών.
Θεραπεία πίεσης
Το αυτί είναι εύκολο να υποβληθεί σε θεραπεία πίεσης. Χρησιμοποιείται ως συμπληρωματική θεραπεία μετά την εκτομή. Ο μηχανισμός δράσης είναι ασαφής, αλλά πιστεύεται ότι η προκαλούμενη από την πίεση τοπική υποξία έχει ως αποτέλεσμα μη ανάπτυξης ινοβλαστων . Η μετανάστευση, ο πολλαπλασιασμός και η διαφοροποίηση των κυττάρων έχει αποδειχθεί ότι επηρεάζονται από την ακαμψία. ως εκ τούτου, η ακαμψία που προκαλείται από συμπίεση μπορεί επίσης να αναστέλλει τη διαφοροποίηση και τον πολλαπλασιασμό των ινοβλαστών.
Οι θεραπείες συμπίεσης περιλαμβάνουν συμπίεση κουμπιών, σκουλαρίκια πίεσης, επιδέσμους ACE, επιδέσμους ελαστικής κόλλας, επικάλυψη συμπίεσης, επιδέσμους spandex ή ελαστάν (Lycra) και επιδέσμους υποστήριξης.

Σε μια μελέτη, η συμπίεση των κουμπιών (2 κουμπιά που σφίγγουν τον λοβό του αυτιού μετά από χηλοειδή εκτομή) εμπόδισε την υποτροπή κατά τη διάρκεια 8 μηνών έως 4 ετών παρακολούθησης. Συνολικά, το 60% των ασθενών που έλαβαν θεραπεία με αυτές τις συσκευές παρουσίασαν βελτίωση 75-100%.

Άλλες καινοτόμες θεραπείες, όπως η κρέμα με Ιμικιμόδη, η φωτοδυναμική θεραπεία ή Clostridium botulinum μπορούν επίσης να είναι σημαντικές αλλά οι διαθέσιμες μέχρι σήμερα πληροφορίες είναι αντιφατικές και τις καθιστούν λιγότερο πιθανό να οριστούν ως συστάσεις.
Συμπεράσματα
Οι αισθητικές επιπτώσεις των χηλοειδών του αυτιού είναι σοβαρές, ειδικά σε νεαρούς ασθενείς. Έχουν προταθεί πολυάριθμες στρατηγικές διαχείρισης για τη θεραπεία χηλοειδούς στο αυτί αλλά καμία από αυτές δεν είναι ιδανική.
 gr
gr















